Sexo, dopamina y mucho más. ¿Qué se esconde detrás del párkinson?
Autora: Antònia Siquier Perelló
Grupo de investigación de Neuropsicología y Cognición; Departamento de Psicología, UIB
Imagínate la enfermedad de Parkinson. ¿Qué ves? Seguramente a un señor mayor, de manos temblorosas, mirada perdida y cara inexpresiva. Anda con pasos cortos, inestables, casi arrastra los pies y va ligeramente encorvado hacia delante, como si fuera a caerse.
Es una descripción tan válida como también sesgada por la tradición científica. El párkinson no entiende de edades, sexo, ni fronteras. ¿Qué es y qué se esconde detrás de la segunda enfermedad neurodegenerativa más frecuente después del alzhéimer? ¿Cuáles son sus caras menos conocidas? ¿Afecta a todo el mundo por igual? Son cuestiones que desgranaremos a continuación.
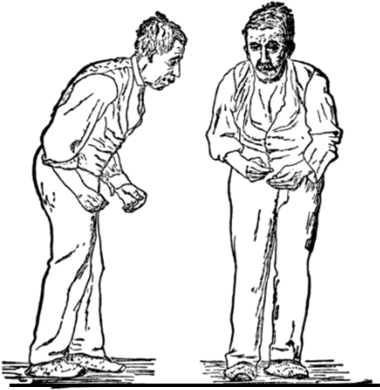
Figura 1. Ilustración de la enfermedad de Parkinson por William Richard Gowers, extraído de A Manual of Diseases of the Nervous System (1886)
¿Qué entendemos por enfermedad de Parkinson?
Lo definimos como un trastorno neurológico crónico y progresivo caracterizado por una neurodegeneración en las principales fuentes de dopamina implicadas en el control de los movimientos, la sustancia negra y el área tegmental ventral. Esta deficiencia dopaminérgica da lugar a la marcada lentitud de los movimientos (bradicinesia) acompañada de rigidez, inestabilidad postural o temblor en reposo. Son los clásicos síntomas parkinsonianos imprescindibles para emitir un primer diagnóstico. Sin embargo, temblor no es sinónimo de párkinson. De hecho, 4 de cada 10 pacientes no tiemblan, y eso no significa que la enfermedad no esté presente, ni mucho menos.
¿Cuestión de dopamina? Sí, pero no únicamente
Más allá de los déficits dopaminérgicos, muchas otras alteraciones en distintos sistemas también conforman la fisiopatología de este trastorno. Así pues, los síntomas motores son solo cuatro pinceladas de un cuadro mucho más complejo y heterogéneo, lleno de síntomas tan discapacitantes o más que los motores, que van erosionando la funcionalidad y calidad de vida de quien los vive.
Alteraciones en la fase REM del sueño, depresión, dolor, déficits cognitivos, reducción de la capacidad olfativa (hiposmia), bajadas en la tensión arterial o estreñimiento constituyen biomarcadores tempranos del párkinson. Son síntomas que preceden, años antes, a su diagnóstico, puesto que cuando las complicaciones motoras aparecen, más del 40% de las neuronas dopaminérgicas ya han muerto. Esto hace que el diagnóstico tardío sea uno de los mayores obstáculos para tratar el párkinson y, además, esta situación se agrava en el caso de las mujeres, ya que suelen ser diagnosticadas más tarde respecto a los hombres. ¿Por qué motivo?
Uno de los motivos es puramente biológico. La enfermedad de Parkinson es dos veces más frecuente en hombres que en mujeres, y la edad de inicio en ellos es más temprana.
¿Cuestión de sexo?
Aunque la causa subyacente de esta notable diferencia se desconoce, los estrógenos juegan un papel clave. Estas hormonas se encuentran en niveles más altos durante los años de reproducción y disminuyen en la menopausia, que es cuando se detiene el ciclo menstrual y la incidencia de párkinson se equipara a la de los hombres. Parece ser que los estrógenos actúan como escudos contra los principales mecanismos de la neurodegeneración. A pesar de ello, mujeres en edad reproductiva pueden tener párkinson. Pese a que es una patología asociada al envejecimiento, no es exclusiva de las personas mayores. En España, el 15% de los casos se diagnostican en pacientes menores de 45 años. Las causas se desconocen, por eso decíamos que es una enfermedad idiopática. Al no conocer su origen, a día de hoy no tiene cura, pero sí tratamiento, especialmente para la sintomatología motora.
Otros factores como el estilo de vida, aspectos sociales y culturales o la heterogénea sintomatología enmascaran el párkinson en la mujer. Más allá de la biología, las mujeres con enfermedad de Parkinson son un colectivo que ha pasado desapercibido a lo largo de la historia de la investigación y en los ensayos clínicos. Arrastran un estigma social fruto de la ausencia de referentes femeninos y de la imagen sesgada del hombre mayor, blanco y con temblor con el que identificamos la enfermedad. Además, se suma un estigma relacionado con el rol de género: aún prevalece la idea de «mujer cuidadora», que se encarga de la casa, los hijos y el trabajo, y se atribuye el cansancio, el estrés y el hecho de dormir mal al ritmo de vida y no a un posible inicio de la enfermedad de Parkinson.
La tríada de la mujer: depresión, dolor y fatiga
En esta línea, las mujeres tienden a manifestar mayor depresión, fatiga y dolor. También presentan más cambios de peso, sudoración excesiva o pérdida de olfato y gusto. Por el contrario, en los hombres son más comunes los problemas de lenguaje, la hipersexualidad y la reducción en la expresión facial (hipomimia).
La rigidez y los bloqueos de la marcha son más frecuentes en hombres, mientras que el temblor y las caídas recurrentes se dan más en mujeres. En este sentido, comorbilidades como la artrosis o la osteoporosis podrían influir. Además, en ellas se observan mayores efectos adversos provocados por el tratamiento farmacológico, como los movimientos erráticos involuntarios (discinesias) y las fluctuaciones de los síntomas, que se ven influenciadas por aspectos inherentes de la mujer: la menstruación, la menopausia, el embarazo o los ciclos hormonales. Los distintos cambios hormonales se relacionan directamente con los altibajos de la sintomatología y la eficacia de los fármacos. Por ejemplo, en la fase premenstrual suele manifestarse un empeoramiento motor, probablemente debido a la reducción de los estrógenos.
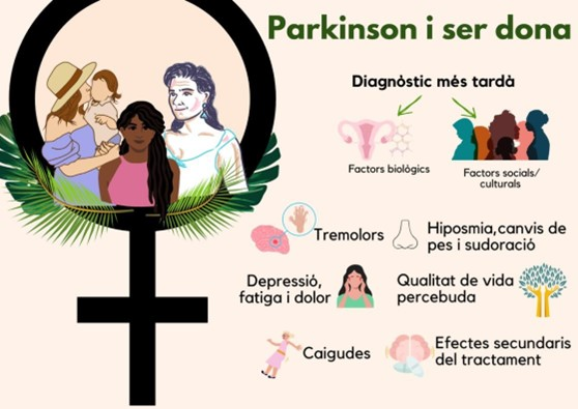
Figura 2. Factores influyentes en el diagnóstico y síntomas comunes en las mujeres con enfermedad de Parkinson.
En cuanto a la progresión, estudios recientes sugieren que la evolución de los síntomas motores es algo más favorable en ellas, pero, por el contrario, las mujeres perciben mayor afectación funcional para realizar las actividades de la vida diaria.
¿Y respecto al funcionamiento cognitivo? ¿Quién presenta mayor riesgo de progresión a demencia? Ante las notables diferencias descritas entre hombres y mujeres, ¿podemos esperar diferencias? ¿Qué indicadores son los más sensibles para identificar un declive cognitivo? ¿Son los mismos en mujeres que en hombres? Son preguntas sin una respuesta clara que, desde el grupo de Neuropsicología y Cognición, trabajaremos para aportar nuestro granito de arena.
Independientemente del género, definir el perfil cognitivo nos permitirá predecir la progresión de la enfermedad e identificar las personas con mayor riesgo de padecer demencia. Por último, entender cómo se manifiesta la enfermedad en ambos sexos es clave para garantizar su tratamiento más adecuado. Y esta premisa será la que guiará nuestra investigación.
REFERENCIAS
1. Balestrino, R. And Schapira, A.H.V. Parkinson disease. Eur J Neurol, 27: 27-42. 2020. https://doi.org/10.1111/ene.14108
2. Heimrich, K. G., Schönenberg, A., Santos-García, D., Mir, P., Coppadis Study Group, & Prell, T. The Impact of Nonmotor Symptoms on Health-Related Quality of Life in Parkinson's Disease: A Network Analysis Approach. Journal of clinical medicine, 12(7), 2573, 2023. https://doi.org/10.3390/jcm12072573
3. Santos-García, D., Laguna, A., Hernández-Vara, J., de Deus Fonticoba, T., Cores Bartolomé, C., Feal Painceiras, M. J., Íñiguez-Alvarado, M. C., García Díaz, I., Jesús, S., Boungiorno, M. T., Planellas, L., Cosgaya, M., García Caldentey, J., Caballol, N., Legarda, I., Cabo, I., López Manzanares, L., González Aramburu, I., Ávila Rivera, M. A., Gómez Mayordomo, V., On Behalf Of The Coppadis Study Group. Sex Differences in Motor and Non-Motor Symptoms among Spanish Patients with Parkinson’s Disease. Journal of Clinical Medicine, 12(4), 1329. 2023. https://doi.org/10.3390/jcm12041329
4. Subramanian, I., Mathur, S., Oosterbaan, A., Flanagan, R., Keener, A. M., & Moro, E. Unmet Needs of Women Living with Parkinson's Disease: Gaps and Controversies. Movement disorders: official journal of the Movement Disorder Society, 37(3), 444–455, 2022. https://doi.org/10.1002/mds.28921
5. Tolosa, E., Garrido, A., Scholz, S. W., & Poewe, W. Challenges in the diagnosis of Parkinson's disease. The Lancet. Neurology, 20(5), 385–397, 2021. https://doi.org/10.1016/S1474-4422(21)00030-2